الخثار الوريدي العميق (الجزء الأول). ما هو؟ وما سبب حدوثه؟
الطب >>>> موسوعة الأمراض الشائعة
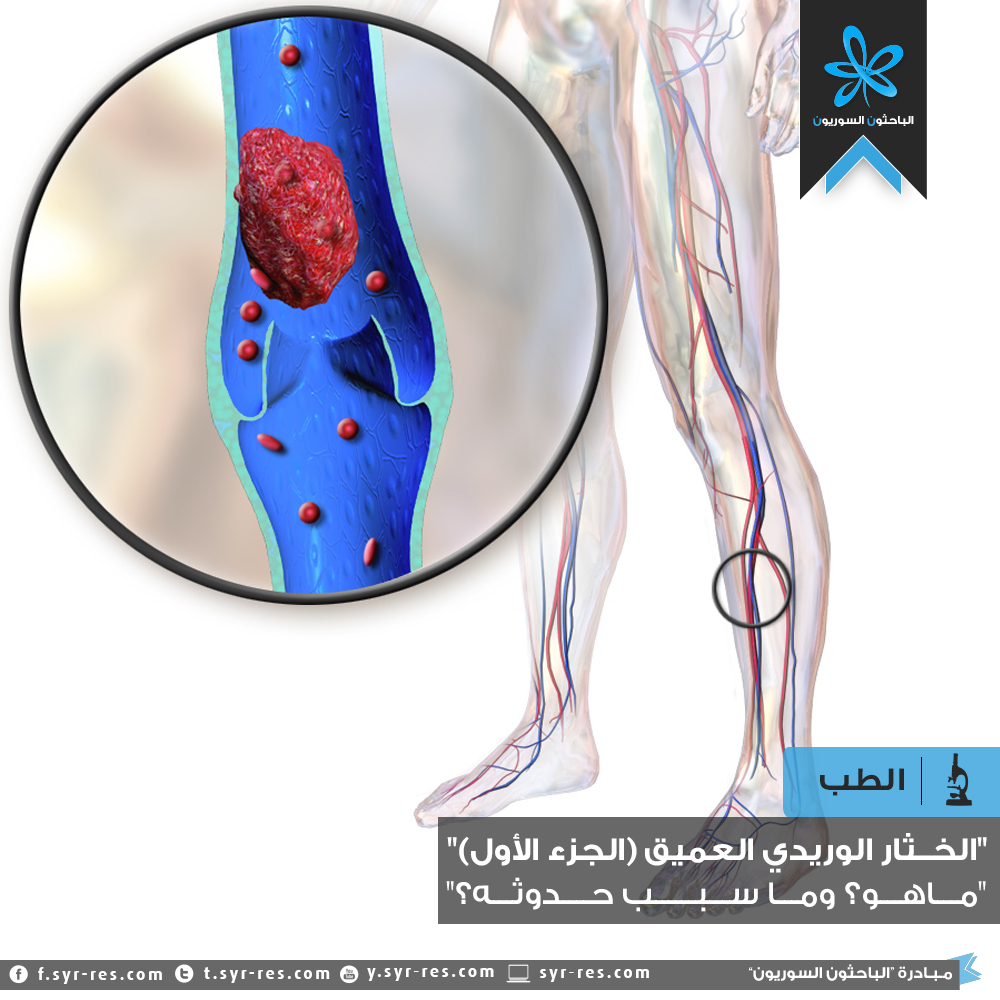
الخُثار الوريدي العميق (Deep Venous Thrombosis) (DVT) هو عبارةٌ عن خثرةٍ دمويةٍ تتطور في الأوردة العميقة ذات القطر الكبير في أحد أو كِلا الطرفين السفليين.
يُقسَّم الخثار الوريدي العميق حسب مكان توضُّع الإصابة إلى:
خثارٍ دانٍ (Proximal) أو قريب، ويتوضَّع في الأوردة فوق الركبة.
خثارٍ قاصٍ (Distal) أو بعيد، ويتوضَّع في الأوردة تحت الركبة.
ويبدأ الخثارُ عادةً كخثارٍ قاصٍ أو بعيد، ومن ثُمَّ ينتشر عبر الأوردة ليؤدي إلى تشكُّلِ خثارٍ دانٍ أو قريبٍ، ليُسبِّب بدوره حدوث انصمامٍ رئوي، إذ أنَّ معظم حالات الانصمام الرئوي ناجمةٌ عن خثارٍ قريبٍ.
ويمكن للانصمام الرئوي أن ينجم وبشكلٍ نادرٍ عن خثارٍ ضمن أوردة الطرف العلوي، والوريد تحت الترقوة، أو الوريد الوداجي الباطن. حيث ينجُم الخثار ضمن الأوردة السابقة نتيجةً لتطبيق القثاطر الوريدية ضمنها.
وقد يكون الخثارُ خطيراً، إذ يمكن لهذه الخثرة أن تصبح كبيرة الحجم، ومن ثُمَّ تتفكَّك، وتمُرُّ عبر الأوعية الدموية لِتصل إلى البُطين الأيمن، حيث تتفكَّك إلى خثراتٍ أصغر ومن ثُمَّ تذهب وتستقر في الرئتين، مما يؤدي إلى تناقُص أو توقف جريان الدم باتجاه الرئتين. مما يؤدي إلى حدوث تضرُّرٍ سريعٍ للرئتين أو حتى الوفاة.
وعندما تشمل الإصابة بالانصمام الرئوي 50% تقريباً من الأوعية الدموية الرئوية، قد يحدث ارتفاعٌ هامٌّ في الضغطِ الدموي الرئوي، وبالتالي عبءُ عملٍ إضافيٍّ للبُطين الأيمن والذي يؤدي بدوره إلى حدوث فشلٍ للجانب الأيمن من القلب. ويعتبرُ الانصمام الرئوي واسعَ النِّطاق عندما يشمُل أكثر من ثُلثَي الأوعية الدموية لإحدى الرئتين.
ويتعرَّضُ حوالي 10% من المرضى المصابين بالانصمام الرئوي للوفاة خلال ساعةٍ واحدةٍ من الإصابة به. ويعودُ سبب وفاة معظم هؤلاء المرضى إلى إصابتهم بانصمامٍ رئويٍ جسيمٍ أو إصابتهم بحالاتٍ مرضيةٍ هامَّةٍ أخرى (مثل فشل القلب الاحتقاني أو الداء الرئوي الانسدادي المزمن). كما تحدُث حوالي 100.000 – 300.000 حالة وفاةٍ سنوياً بسبب الإصابة بالخثار الوريدي العميق.
• الأعراض:
لا يتم اكتشاف العديد من حالات الخثار الوريدي العميق سواءً من قِبَل المرضى أو حتى أطبائهم المعالجين; إذ تكون حوالي نصف الحالات خاليةً من الأعراض والعلامات. وفي حال ظهور الأعراض، يمكن أن تشمل عَرَضاً أو أكثرَ ممَّا يلي:
1- وذمةٌ في الساق المصابة (وهو العَرَضُ الأكثر نوعيةً) تترافقُ أحياناً مع شحوبٍ في الجلد.
2- إيلامٌ (Tenderness) في الساق المُصابة، وأحياناً وجود كتلةٍ فيها يمكنُ لمسها والإحساس بها.
3- ألمٌ في الساق.
4- ارتفاعُ درجة حرارة الطرف المصاب مع/أو احمرار الجلد المُغطِّي لمنطقة الإصابة.
5- ظهور أعراض وذمة الرئة (زلةٌ تنفسيةٌ وهياجٌ وقلقٌ وشحوبٌ وازرقاقٌ)، وذلكَ كإحدى اختلاطاتِ الخثار الوريدي العميق.
6-إيجابية علامة هومان (Homan’s sign) ويشيرُ إلى ذلِك وجودُ ألمٍ في عضلات الرِّبلة عند رفع القدمِ إلى الأعلى.
وتتضمَّنُ الأعراض والعلامات الموجودة دوماً: تسرُّع القلب وتسرُّع التنفس واحتداد الصوت الرئوي (P2).
ملاحظة: يفضل عدم إجراء اختبار هومان عند الشك بالإصابة بالخثار الوريدي العميق لأنه قد يساهم بتحرير الخثرة من موقع تشكلها.
• الأسباب:
هناك العديد من العوامل التي تُؤهب لحدوث الخثار الوريدي العميق:
1- أذيَّات بطانة الأوردة (كالَّتي تحدُث أثناء تطبيق القثاطر الوريدية).
2- زيادة لزوجة الدم (وذلك نتيجةً لزيادة عدد الكريات الحمر، كما هو الحال عند قاطني المناطق المرتفعة).
3- الجراحة (نتيجة الاستلقاء لفترةٍ طويلةٍ بعدها) وخاصةً الجراحة العظمية، حيث تبلغ نسبة تعرُّض المريض للإصابة بالخثار الوريدي العميق نتيجةَ جراحة تبديل الركبة 70%.
4- الأمراض المُعدِية.
5- أن يكون عمر المريض 75 سنةً أو أكثر.
6- تناول بعض الأدوية.
7- الاضطرابات الوراثية.
8- التغيرات الهرمونية.
9- الأورام الخبيثة.
10- إصابةٌ سابقةٌ بالخثار.
11- كما يمكن لِقلَّة تحريك الساق أو الجلوس بوضعيةٍ تعيقُ الدوران الدموي في الساق أن يساهم في الإصابة بالخثار الوريدي العميق أو الإنصمام الرئوي.
• من هم المعرَّضون للإصابة بالخثار الوريدي العميق؟
تعتُبَرُ عوامل الخطورةِ مشابهةً لأسباب الخثار الوريدي العميق التي تمَّ ذكرها مسبقاً، وتتضمَّن ما يلي:
1- إصابةٌ سابقةٌ بالخثار أو الانصمام الرئوي.
2- عمر المريض 75 سنةً أو أكثر.
3- الحمل: حيثُ يزداد خطر الإصابة بالخثار ولغاية شهرين بعد الولادة.
4- أسبابٌ وراثيةٌ (مثل اضطرابات تخثر الدم الوراثية).
5- عدم تحريك الطَّرف لمدة ثلاثةِ أيامٍ أو أكثر.
6- المشاكل الطبية والجراحية الكُبرى، وتشمُل: الأورام الخبيثة (حيث أظهرت الدراسات أن 15-20% من المرضى الذين أصيبوا بخثارٍ مجهول السبب، تطورت لديهم إصابةٌ خبيثةٌ خلال السنتين الأوليتين من تشخيص الإصابة)، السكتة الدماغية، قصور القلب الإحتقاني، الحروق، أذيات الحبل الشوكي، الرضوض المتعددة وكسور الساق.
7- تعاطي المخدِّرات عن طريق الحقن.
8- استخدام بعض الأدوية مثل: موانع الحمل الفموية، والإيستروجينات.
9- الرحلات التي تستغرق زمناً طويلاً (على متن الطائرة مثلاً)، وخاصَّةً إنْ تضمَّنت الجلوسَ بوضعٍ ثابتٍ وبدون فتراتِ راحةٍ من أجل السير لبعض الوقت.
• الخثار الوريدي العميق والحمل:
تعتبرُ النساءُ أكثرَ عُرضةً للإصابة بالخثار الوريدي العميق، وذلك نتيجة ارتفاع مستويات هرمون الإيستروجين خلال فترة الحمل ولفترةٍ تصل إلى 4-6 أسابيعٍ بعدَ الولادة. حيثُ يمكن لهرمون الإيستروجين أن يعزِّز من حدوث التجلُّط أو أن يضغطَ الرحم كبير الحجم باتجاه الأوعية الدموية لِيُسبِّب تباطؤاً في تدفق الدم.
كما تعتبرُ النساءُ الحواملُ (وكذلك بعضُ الرِّجالِ) اللاتي يعانين من مشاكلَ صحيَّةٍ مثل: اضطرابات التجلُّط الوراثية والذئبة (Lupus) والبيلة الهوموسيستينية (homocystinuria) واضطراباتٍ دمويةٍ أخرى، أكثرَ عُرضةً للإصابة بخثارٍ وريديٍّ عميق.
• الخثار الوريدي العميق وحبوب منع الحمل:
يمكن لحبوب منع الحمل والمعالجة الهرمونية بعد انقطاع الطَّمث أن تَزيد من خطرِ الإصابة بالخثار الوريدي العميق عند المرأة. وهنا لا بُدَّ أن نذكر أنَّه يمكن لتناول حبوب منع الحمل وبشكلٍ مرافقٍ للتدخين أن يزيدَ بشكلٍ كبيرٍ من احتمال الإصابة بالخثار أيضاً.
• الخثار الوريدي العميق والسفر:
يمكنُ للسَّفرِ أن يكونَ عاملَ خطرٍ هامٍ للإصابةِ بالخثار الوريدي العميق. حيثُ يُمكنُ للجلوس مع ثني الركبتين في داخلِ سيارةٍ أو حافلةٍ أوعلى متنِ طائرةٍ أن يزيد بشكلٍ ملحوظٍ من خطرِ تطور هذه الإصابة، وذلك نتيجةَ تباطؤ جريان الدم في الساقين المثنيتّين وغير المتحركتين. حيثُ تكفي بضعُ ساعاتٍ (حوالي أربعِ ساعاتٍ) لزيادة خطرِ الإصابة به.
• التشخيص:
في حال اشتباه الطبيب بإصابة المريض بالخثار الوريدي العميق، وذلك بعد أخذ القصة المرضية وإجراء الفحص السريري له، فإنَّ التصوير بالأمواج فوق الصوتية هو الاختبار الأول الذي يُلجأ إليه للكشف عن وجود الخثرة. إذ أنَّه يتمتع بحساسيةٍ ونوعيةٍ عاليتين تجاه هذه الإصابة، كما أنَّهُ إجراءٌ غير باضعٍ (لا يتضمَّن تداخلاً جراحياً). وهنالك اختباراتٌ أخرى متوفرة، ولكنَّ أغلبها باضعٌ (يتضمَّن تداخلاً جراحياً).
المصادر:
هنا
USMLE Step 2 CK Internal Medicine 2013 edition